Herpes simplex
|
Mona Lisa Engman, Med. dr., Överläkare, Astrid Lindgrens barnsjukhus, Karolinska Universitetssjukhuset, Huddinge (Huvudansvarig) Jonas Ekwall, Barnläkare Astrid Lindgrens barnsjukhus, Karolinska Universitetssjukhuset, Huddinge Karin Petersson, Docent, Överläkare BB Stockholm Ilona Lewensohn-Fuchs, Docent, Överläkare Klinisk Mikrobiologi/virologi/, Karolinska Universitetssjukhuset, Huddinge Elisabeth Aurelius, Med. dr., Överläkare Infektionskliniken, Karolinska Universitetssjukhuset, Solna Tomas Bergström, Professor, Klinisk mikrobiologiska laboratoriet Sahlgrenska Universitetssjukhuset Redaktör Lars Navér |
- Agens
- Smittsamhet och spridning i befolkningen och i samhället
- Klinisk bild
- Infektion hos den gravida kvinnan
- Infektion hos fostret och det nyfödda barnet
- Överföringsrisk
- Laboratoriemetoder
- Diagnos av moderns infektion
- Diagnos av fostrets/barnets infektion
- Profylax
- Terapi
- Svenska erfarenheter
- Handläggning genital herpes
- Handläggning oral herpes hos modern eller andra i barnets nära omgivning
- Referenser
- Agens
Herpes simplex virus (HSV) tillhör gruppen humana herpesvirus, som ger upphov till latenta infektioner.
Herpes simplex virus finns av två typer - typ 1 och 2 (HSV-1, HSV-2).
De bägge typernas virioner har till stor del identisk sammansättning men vissa skillnader i DNA-sekvens och proteinsammansättning ger en rad biologiska olikheter som på laboratoriet utnyttjas för att typa herpesvirusstammar från patienter.
Inom typerna finns ytterligare variationer mellan olika herpesvirusstammar som kan användas vid utredning av smittvägar: endast patientstammar som överförts direkt från en individ till nästa (t.ex. mor-barn, sexualpartner) är identiska.
Virusförökning startas i epidermis och dermisceller. - Smittsamhet och spridning i befolkningen och i samhället
Smittspridning sker huvudsakligen genom att infektiöst sekret från blåsor eller sår överförs till slemhinnor eller skadad hud.
Inkubationstiden vid genital eller oral herpes smitta anges från 1-7 dagar.
Smittsamheten är störst vid en förstagångsinfektion och kan kvarstå många veckor efter klinisk utläkning.
Vid recidivinfektion hos en immunkompetent individ kvarstår smittsamhet vanligen endast några dagar och som regel inte när blåsorna-ulcerationer torkat in. Tyst utsöndring förekommer dock av och till.
Virus smittsamhet förstörs lätt t ex av tvål och vatten och olika desinfektionsmedel. Virus tål inte heller intorkning eller värme (>50◦C).
Vid senaste svenska studierna av seroprevalensen gjord på 1980-talet, var förekomsten av HSV 1-antikroppar hos gravida ca 70% och HSV2-antikroppar ca 15-30%.
Trots vanlig förekomst av genital och oral herpes hos gravida kvinnor är neonatal herpes simplex infektion lyckligtvis sällsynt.
Från olika länder rapporteras ett HSV-infekterat barn på 2.500 - 35.000 födda. Skillnaderna i frekvens är dock svårvärderade.
- Klinisk bild
Bägge virustyperna kan infektera hud och slemhinnor i alla lokalisationer och ge upphov till kliniskt identiska sjukdomssymtom.
Herpesinfektionen åtföljs långtifrån alltid av sjukdom eller blåsor. En primärinfektion - oral eller genital - är oftast asymptomatiskt eller endast förenad med lindriga symtom som förbises eller inte känns igen.
Antingen kliniska symtom uppkommer eller inte, förökar sig virus tillräckligt för att infektera sensoriska och autonoma nerver. Spridning sker till regionens ganglier (trigeminus eller sakral-ganglier) och ger där upphov till en latent infektion som kan aktiveras..
Anamnesen är alltså inte alltid pålitlig:- en "typisk" positiv anamnes på genital eller oral herpes är oftast – men inte alltid - rätt
- endast en liten andel av kvinnor med genital herpes har kännedom om sin infektion
- frånvaro av tidigare förändringar behöver inte betyda att den första igenkända herpesbilden är en primärinfektion: en asymtomatisk primärinfektion kan följas av senare symtomatisk herpes (se nedan)
Kliniska bilder vid
Förstagångsinfektion hos vuxna (primär infektion)
Patienten har inte tidigare haft infektion med någon typ av herpes simplexvirus.
Oral- gingivostomatit och faryngit är de vanligaste kliniska manifestationerna
- typiska fall: blåsor i munnen, feber, allmänsymtom, svårigheter att äta, irritabilitet och cervikala lymfadeniter
Genital
- blåsor/sår på yttre genitalia är oftast bilaterala
- smärta, klåda, dysuri, flytning från urethra och cervix och ömmande inguinala körtlar kan ses
- blåspares kan förekomma
- ibland feber, huvudvärk, allmänsymtom och muskelvärk
- meningit kan förekomma
- svåra infektionsbilder är mer ovanliga - men bör ihågkommas: cervicit (ibland nekrotiserande), allmänsymtom,
- buksmärtor,
- leverpåverkan
- hos mer än 80% av kvinnor är cervix och urethra samtidigt infekterade
- endast en liten andel av kvinnor med genital herpes har kännedom om sin infektion
Recidivinfektioner
Immunsvaret vid den primära infektionen spelar stor roll för värdens fortsatta försvar - hindrar inte recidiv men modifierar virusutsöndringen.- karakteristiska blåsor, som uppträder inom samma område - eller
- små okarakteristiska sår-skråmor - eller
- endast tyst utsöndring
- infektioner på händerna (t ex paronychi) via direktöverföring från genitala lesioner.
Immunsvaret mot en av herpesvirustyperna skyddar inte helt mot infektion med den andra typen men minskar kliniska symtom dock i mindre grad än vid recidiv med samma typ.
Antikroppsaktivitet överförd från mor till barn kan också bidra till att blåsbildningen på det herpesinfekterade barnet uteblir och sjukdomsbilden blir mer okarakteristisk.
- Infektion hos den gravida kvinnan
Infektionssymtomen skiljer sig troligen inte från symtomen hos den icke-gravida.
Prospektiva undersökningar visar att endast cirka 1/3 av primära genitala infektioner under graviditet har igenkännbara symtom.
Herpesrecidiv kan möjligen vara vanligare hos gravida men ändå kan man räkna med att högst 1 av 5 kvinnor med genital recidiv herpes har symtom som de känner igen.
Uppemot hälften kan ha okarakteristiska symtom som varken patient eller doktor kan särskilja som herpes:- skråmor i vulva eller perianalt
- cervicit dysuri fluor
- klåda / irritation i vulva eller perianalt
Övriga kvinnor tycks inte ha några symtom alls.
- Infektion hos fostret och det nyfödda barnet
Klinisk bild hos det nyfödda barnet
HSV-infektionerna indelas utifrån spridningsgrad
- lokaliserad till hud, ögon, mun (lokal).
- generaliserad med allvarliga, sepsisliknande symtom (disseminerad).
- lokaliserad till hjärnan med eller utan hudengagemang (encefalit).
Vanligen insjuknar barnet under andra eller tredje levnadsveckan men kan insjukna upp till 6 veckor efter förlossningen. Observera att blåsbildning hos det herpesinfekterade barnet inte sällan uteblir - sjukdomsbilden blir mer okarakteristisk vid en recidivinfektion hos modern då antikroppsaktivitet överförts till barnet.
Vid lokaliserad infektion uppträder vanligen blåsor på huden under andra levnadsveckan (i medeltal 7-10 dygn efter förlossningen).
Blåsor uppträder särskilt ofta vid skalpelektrod eller märke efter sugklocka.
Infektion av ögat kan vara asymtomatisk eller ge upphov till konjunktivit vilken kan progrediera till chorioretinit eller keratit.
Vid infektion av farynx ses sällan kliniska symtom.
Disseminerad infektion uppträder efter en akut viremi och ger upphov till multiorgan engagemang med symtom från lever, lungor, koagulationssystem och cirkulation. Dessutom har 60-70% av barnen med disseminerad infektion har meningoencefalit.
De flesta insjuknar i mitten av andra levnadsveckan (i medeltal 9-12 dagar efter partus) men en särskilt allvarlig form med lungengagemang kan debutera bara något dygn efter födelsen.
Vid CNS sjukdom med eller utan hudengagemang uppträder symtom senare vanligen under tredje levnadsveckan (i medeltal 16 till 19 dagar efter partus) pga att spridningen till hjärnan sker via retrograd neuronal transport.
Det är angeläget att om möjligt diagnostisera herpesinfektionen innan den har hunnit sprida sig till CNS.
Neonatal herpes måste därför ingå i differentialdiagnostiken vid klinisk bild innefattande bl.a matningssvårigheter, slöhet, kramper och/eller blåsor under de första sex veckorna efter födelsen.
Endast 60% av barnen har identifierbara blåsor vid insjuknandet.
Prognos
Mortalitet och skadefrekvens har varit hög vid obehandlad sjukdom. Antiviral terapi har förbättrat prognosen men viss mortalitet föreligger fortfarande speciellt vid disseminerad sjukdom och CNS sjukdom med hjärnstamspåverkan.
När kramper väl har debuterat har virus ofta etablerat sig i hjärnparenchymet och prognosen är sämre än om barnet enbart har en meningit.
Vid etablerad CNS sjukdom är neurologiska funktionshinder fortfarande vanliga. Mental retardation, epilepsi, språkstörning och/eller CP-skador kvarstår hos mer än hälften av barnen. Ögonförändringar med synnedsättning, oftast kortikala, är vanliga hos barn med neurologiska funktionsstörningar. Även hörselskada förekommer.
Encefalitrecidiv kan förekomma inom första månaderna, framför allt hos för tidigt födda barn.
Vid uppföljning visar det sig att även cirka 15 % av barnen med neonatalt lindrig infektion, skenbart endast lokaliserad till huden, får följdsymtom från CNS. Antikroppsaktivitet överförd från mor till barn kan också bidra till att blåsbildningen på det herpesinfekterade barnet uteblir och sjukdomsbilden blir mer okarakteristisk.
Av dessa skäl är det viktigt att utreda barn med misstänkt HSV-infektion som inträffar inom de första 6 veckorna efter födelsen (för förtidigt födda barn måste prematuritetstiden läggas till) med bred virologisk utredning inklusive HSV PCR i likvor och därefter insätta adekvat behandling (se handläggningsavsnittet).
Hos den nyfödda kan bägge typerna ge upphov till allvarlig CNS sjukdom med svåra sequele.
- Överföringsrisk
Den dominerande smittkällan är modern. Hon kan ha kliniska herpessymtom, men det är vanligt att hon inte har igenkännbara tecken på sin pågående herpesinfektion (se ovan). Överföringsrisken varierar beroende på den maternella herpesinfektionens karaktär och lokalisation.
Intrauterint förvärvad herpesinfektion med fosterskada är mycket sällsynt – ett litet antal fall är beskrivna i litteraturen men det finns inte prospektiva studier stora nog för att ange någon frekvenssiffra eller eventuella riskfaktorer hos modern. Senare i graviditeten kan sannolikt transplacentär överföring förekomma i viss utsträckning, ibland åtföljt av prematur födsel. I uppföljningsmaterial från USA beräknas cirka 5 % av barnen med neonatal herpes ha smittats intrauterint. Den främsta faran för barnet är smittöverföring kring partus.
Primärinfektion hos modern i anslutning till partus förekommer sällan men smittrisken är mycket hög eftersom stor mängd virus kan finnas i hela förlossningskanalen.
Även om modern insjuknar med primär oral eller genital herpes infektion efter partus är det stor risk att barnet smittas
Vid genital recidivinfektion hos modern är smittdosen lägre och lokaliserad till perifera lesioner men även cervixutsöndring av virus förekommer av och till. Överförd maternal antikropp kan ge barnet ett visst skydd vid en måttlig exposition. Men om expositionen blir höggradig och långvarig kan smittsamt sekret komma in i barnets ögon och i nasofarynx. Hud som skadats t ex av skalpelektrod eller sugklocka kan också bli inkörsport. Herpesvirus kan då spridas neurogent direkt till hjärnan, vilket inte förhindras av barnets antikroppsskydd.
Smittrisken vid pågående genital recidivinfektion beräknas vara i storleksordningen <1-3 %.
Risken kan tänkas vara något högre om det är ett recidiv efter en primärinfektion hos modern under sista halvåret före partus; recidivbenägenheten hos modern är då mycket stor och moderns antikroppssvar ofullständigt.
Oral infektion: Primär oral herpes hos modern i slutet av graviditeten och under de första 6 veckorna efter partus innebär hög smittrisk med risk för allvarlig infektion hos barnet.
Oral recidivinfektion hos modern under och efter partus innebär sannolikt ringa smittrisk.
Överföring av HSV-infektion från personer i omgivningen till ett spädbarn kan förekomma. Både nosokomiala infektioner mellan barn och från annan smittkälla finns beskrivna. Ett barn vars mor tidigare haft HSV har ett visst antikroppsskydd överfört från modern, har hon däremot inte haft herpes är barnet helt mottagligt. Nära kontakt med sekret via händer eller munblåsor från individer med bristande hygien i moderns och barnets omgivning innebär smittrisk särskilt för ett sådant oskyddat barn.
- Laboratoriemetoder
Viruspåvisning
HSV-DNA analys med PCR
Förvara provet i kylskåp i avvaktan på transport.
Detektion av herpes-DNA med PCR är en mycket känslig teknik, som används som rutin för påvisning och typning.
Vid provtagning och tolkning av positiva PCR-resultat är det viktigt att ta hänsyn till den höga känsligheten.
Serologiska metoder
Det finns bestämningsmetoder både för typgemensam och för typspecifik antikroppsaktivitet.
Se vidare anlitat laboratoriums provtagningsanvisningar.
Kontakta alltid aktuellt laboratorium vid behov av akut analys.
Rådgör gärna med laboratoriet om indikationer, provtagning, tidsåtgång och tolkning.
Det är viktigt att klara instruktioner finns såväl på förlossningsavdelning som laboratorium.
- Diagnos av moderns infektion
Laboratoriediagnostik är ofta nödvändig för korrekt diagnos och ökar möjligheten att känna igen herpesinfektionens brokiga symtombild. Det finns principiellt två olika möjligheter att säkerställa en herpesvirusinfektion.
- att påvisa herpes simplexvirus DNA i sekret/cellskrap från blåsor, slemhinnesår eller i andra kroppsvätskor (likvor, amnionvätska).
- att påvisa antikroppssvar mot herpesvirus hos patienten genom serologisk undersökning.
Vid en primär infektion bildar patienten herpes - specifik antikroppsaktivitet cirka en till två veckor efter insjuknandet.
IgG-aktivitet kvarstår livslångt och kan användas för att bestämma om en patient tidigare genomgått herpes simplex infektion eller inte.
Vid recidivinfektion är IgG-aktiviteten oförändrat hög.
Notera att antikroppsanalys inte kan ersätta påvisning av virus för diagnostik av en aktuell infektion av recidivkaraktär.
Serologisk undersökning är däremot tillräcklig då endast information om tidigare genomgången herpes önskas.
Antikroppsanalys – typspecifik och typgemensam - utgör således ett viktigt komplement då man skall avgöra om en patient utan säker herpesanamnes har en primär eller sekundär herpesinfektion.
Infektionen hos en kvinna som noterar HSV blåsor för första gången:- om IgG-antikroppsaktivitet påvisas mot den HSV-typ som detekterats med PCR är det en recidivinfektion
- om inte någon antikroppsaktivitet påvisats mot den HSV-typ som detekterats med PCR är det en första gångs infektion med denna typ
- om inte någon antikroppsaktivitet mot någon av typerna påvisas har patienten inte haft någon herpes typ tidigare (primär infektion)
Vid herpesdiagnostik hos gravid kvinna eller hos nyfött barn: klargör alltid frågeställningen på remissen till laboratoriet.
Serum taget tidigt i graviditeten för infektionsscreening och under eventuell tidigare graviditet kan vara av avgörande värde för bedömningen av en aktuell frågeställning. Sådana sera ska finnas frysbevarade på det laboratorium som anlitats av den mödravårdscentral som kontrollerar kvinnans graviditet. För att laboratoriet ska kunna lokalisera dessa sera var god ange på remissen när och var sådant prov har tagits.Utvecklingen av laboratoriemetoder sker i snabb takt, det är möjligt att vid akuta frågeställningar få svar med hög träffsäkerhet inom ett dygn - ofta inom några timmar.
Direktkontakt med laboratoriet är en förutsättning för adekvat och snabb handläggning vid akuta frågeställningar.
- Diagnos av fostrets/barnets infektion
Vid intrauterin herpesinfektion kan herpes virus påvisas genom DNA analys (PCR) på amnionvätska eller obduktionsmaterial. En bakomliggande herpesinfektion hos modern kan ofta spåras vid serologisk undersökning.
Herpes hos det födda barnet.1.Vid klinisk misstanke bör en bred virologisk utredning utföras.
I alla fall av oklara blåsor under neonatalperioden måste herpes simplex alltid hållas i åtanke och prov tas på vida indikationer. Var speciellt vaksam och observant på blåsor kring platsen för eventuell skalpelektrod eller sugklocka.
Förutom virologisk diagnostik bör leverenzymer, blodbild och kreatinin i blod samt celler och protein i likvor undersökas.
I första hand tas virusprov för PCR-diagnostik från följande lokalisationer:
- hudblåsor/hudlesioner efter skalpelektrod eller sugklocka
- nasopharynx
- konjunktiva
- svalg
- blod och likvor
Begär typning av ev herpesstam eftersom det kan ha betydelse för prognosen (HSV 1 sannolikt bättre prognos än HSV2).
Serologi (HSV IgG och IgM) på mor och barn
Vid encefalit ses i likvor vanligen pleocytos med mononukleär övervikt, förhöjt proteininnehåll och röda blodkroppar, som kan vara tecken på hemorragisk nekros snarare än stickblödning.
EEG och neuroradiologisk utredning bör övervägas. Förändringar ses tidigast på EEG och MR 2-3 dagar efter första symtomen.
Vid CNS engagemang beräknas den diagnostiska träffsäkerheten vara cirka 90% om man letar efter herpes DNA med PCR i såväl blod som likvor. Negativt fynd utesluter således inte diagnosen helt. Om klinisk misstanke kvarstår bör förnyad virologisk utredning, upprepade EEG och neuroradiologisk undersökning utföras.
Leverpåverkan är ett tecken på disseminerad infektion. Virus återfinns då ofta från blod, likvor (vid CNS engagemang), blåsor, NPH, svalg och/eller konjunktiva med PCR teknik.
Ju fler lokaler som provtas desto större chans att diagnostisera infektionen.
Om herpes simplex påvisas i någon lokalisation är det av största vikt att i samtliga fall göra lumbalpunktion och undersöka likvor avseende förekomst av herpes DNA samt cell/protein-innehåll.
I enstaka fall kan barnet ha en till synes lokaliserad ytlig infektion men herpesinfektion kan ha nått CNS utan att det ger sig tillkänna kliniskt. Vid påvisande av HSV DNA i likvor behandlas barnet enligt riktlinjer för neonatal herpesvirusencefalit.
2. Serologisk undersökning av modern.
Vid disseminerad infektion hos barnet finner man inte sällan en bakomliggande primär herpesinfektion hos modern vid serologisk undersökning om moderns aktuella serumprov jämförs med graviditetsserum.
Vid lokaliserad infektion och vid encefalithos barnet är moderns infektion ofta ett recidiv.
Undersökningen av hennes aktuella och ev. tidigare sera visar vanligen stationär antikroppsaktivitet mot påvisad virustyp.
3. Även barn med klar misstanke på eller säker exposition för herpes simplex under förlossningen skall följas kliniskt och virologiskt. Detaljerat provtagnings- och uppföljningsschema för barn finns nedan under avsnittet handläggning.
4. Om man hos ett äldre barn misstänker att en odiagnostiserad neonatal herpes är orsak till oklar hjärnskada kan man få en viss vägledning av serologisk herpesundersökning av barnet efter ett års ålder:
Har barnet antikroppsaktivitet mot herpes typ 2 är en neonatal herpes sannolik orsak.
Har barnet däremot antikroppsaktivitet mot herpes typ 1 är tolkningen svårare, eftersom barn redan tidigt i livet inte så sällan får en vanligen oskyldig herpes typ 1 från omgivningen.
Saknar barnet antikroppar mot bägge typerna är diagnosen neonatal herpes utesluten.
Diagnosen neonatal herpes kan vidare fastställas i några men inte alla fall genom herpes DNA analys av barnets PKU lapp, taget för metabolisk screening vid cirka 2 dygns ålder.
- Profylax
Immunprofylax
Vaccin mot HSV-1/HSV-2 finns ännu inte trots att utvecklingsarbete pågått länge. Herpes specifikt immunglobulin eller monoklonal antikropp finns inte tillgängligt
Åtgärder för att förebygga smitta vid förlossningen
Anamnes på genital herpes hos den blivande modern eller partnern noteras i MVC-journalen så att detta är klarlagt i god tid före förlossningen.
Identifiering av kvinna med ökad risk för primär infektion
Gravid kvinna utan egen herpesanamnes, som har en partner med känd genital herpes, bör erbjudas serologisk undersökning (inklusive HSV-1 och HSV-2 specifik aktivitet). Vanligen (i fyra fall av fem) har även kvinnan fått del av partnerns HSV-2 infektion utan att veta om det. Om hon är seronegativ bör information ges hur man förebygger smittöverföring. Under sista månaden är kondom definitivt att rekommendera även om partnern för tillfället är symtomfri.
Identifiering av tyst utsöndring vid partus
Rutinmässig PCR-undersökning avseende HSV 1 och HSV 2 före förlossningen i syfte att spåra subklinisk utsöndring vid recidivherpes är utsiktslöst som preventiv åtgärd.
Virusdiagnostik är däremot av största vikt för att- säkerställa herpesdiagnos
- avgöra om första tillfället av genital herpes hos modern verkligen är en primär herpesinfektion eller inte
- spåra utsöndring efter primär herpes simplex och vid själva förlossningen för att upptäcka eventuell exposition av barn och kunna övervaka barnet.
- Terapi
Flera antivirala medel har god effekt på herpes simplex infektion. Medlen har snabb effekt på virusförökningen; är virusinfektionen redan etablerad kan däremot den latenta infektionen inte förhindras eller påverkas. Antiviral terapi förkortar sjukdomsförlopp och virusutsöndring vid primär herpesinfektion och terapi kan sättas in så länge symtom kvarstår.
Den gravida kvinnan:
Primär infektion under graviditet bör behandlas. Dosering är densamma som för den icke gravida kvinnan.
Vid svår sjukdom rekommenderas intravenös tillförsel, som ger hög och jämn plasmakoncentration. Rekommenderad dos aciklovir är (7,5-)10 mg/kg kroppsvikt var 8:e timme som 1 timmes infusion.
Vid mindre allvarlig sjukdom är oral aciklovir medikation tillräcklig (200 mg x 5 eller 400 mg x 4). Alternativt valaciklovir 500 mg x 2. Behandlingstidens längd; 7-10 dagar.
Erfarenhet av antiherpesbehandling av gravida kvinnor samt uppgifter om farmakokinetik och inverkan på foster föreligger främst för aciklovir: publicerat aciklovirregister omfattar 1002 fall varav 652 i första trimestern. Redovisade erfarenheter av uppföljningstudier av valaciklovir-behandling är mindre omfattande (94 patienter). Erfarenhet av övriga antivirala medel mot herpes är däremot begränsade. Biverkningar av aciklovir har varit få. Negativa effekter på foster som kan tillskrivas aciklovir har inte iakttagits. Publicerade data från långtidsuppföljning saknas dock.
Utöver dessa studier finns stor klinisk erfarenhet eftersom många tidigt gravida kvinnor avsiktligt eller oavsiktligt behandlats med aciklovir eller valaciklovir utan att någon negativ fostereffekt rapporterats. Erfarenheten ökar successivt av såväl aciklovir som alternativa preparat. Vår åsikt är att primär herpesinfektion bör behandlas oavsett tidpunkten i graviditeten för att mildra förloppet hos den gravida kvinnan och om möjligt förebygga den lilla risken för överföring av virus till fostret.
Barnet:
Ett barn med säkerställd eller starkt misstänkt neonatal herpes behandlas med högdos aciklovir i.v. (20mg/kg kroppsvikt x 3)
Behandlingslängd:- Lokal infektion: 2 veckor
- Disseminerad infektion och CNS-infektion: 3 veckor
Dosintervallet kan behöva förlängas hos det mycket prematura barnet (med hjälp av kreatininclearance).
Vid CNS-engagemang skall förnyad HSV-PCR på likvor utföras innan behandling avslutas. Om HSV-PCR då är positiv bör behandlingen förlängas.
Det finns ett visst vetenskapligt stöd för att barn med disseminerad och/eller CNS-infektion får en förbättrad prognos om den intravenösa behandlingen efterföljs av en 6 månaders per oral behandling med aciklovir (se nedan under handläggning).
Benmärgsdepression med neutropeni kan uppstå under behandlingen och föranleder att blodstatus inkl B-celler bör kontrolleras 2 gånger per vecka. Dosjustering kan bli aktuell. Även nefrotoxicitet har iakttagits– i behandlingsstudien från USA i 6 %, till vilken även den svåra herpesinfektionen kan ha bidragit.
- Svenska erfarenheter
Epidemiologiska bakgrundsdata - herpesinfektioner hos gravida:
HSV1-antikroppar återfinns hos ca 60 – 70 % av de gravida kvinnorna i Sverige, och HSV2-antikroppar hos ca 15-30 %.
Ca en fjärdedel av kvinnorna har varken haft herpes typ 1 eller typ 2 och deras barn är oskyddade mot herpessmitta från omgivningen.
Enligt en undersökning i Stockholm på 1980 talet var nästan alla genitala herpes blåsor hos gravida orsakade av recidiverande herpes typ 2. Alla virusstammar från genitala blåsor från 101 gravida kvinnor utgjordes av herpes typ 2. 97 av kvinnorna hade recidivinfektion, 4 av kvinnorna hade tidigare haft herpes typ 1 och nu fått herpes typ 2 för första gången. Ingen av kvinnorna hade en primär herpesinfektion (d.v.s. herpes infektion hos en kvinna som inte haft någon typ av herpes tidigare).
En hög andel av barnaföderskorna har alltså varit och är latent infekterade med herpes simplex typ 2, en indikator på genital herpes. Neonatal herpes inträffar trots detta sällan i vår befolkning och är alltså dessbättre en mycket ovanlig komplikation.
Genital herpes typ 1 har emellertid även orsakat neonatal herpes: neonatal typ 1 infektion orsakades i uppföljningsmaterialet nedan i två fall av genital herpes typ 1 av recidivnatur och 3 mödrar hade primär herpes typ 1 med genitalt lokaliserade förändringar.
Nyare sammanställningar av herpes hos gravida saknas men i laboratoriediagnostiken av genital herpessjukdom hos unga är primär herpes typ 1 orsak till en påtaglig andel. Om och hur detta kommer att påverka herpespanoramat hos gravida kvinnor är inte klart.
Vad vi vet om herpes hos foster och barn i Sverige:
Primär herpes simplex infektion tycks vara en mycket ovanlig orsak till intrauterin död. I en sammanställning av samtliga fall av intrauterin fosterdöd i Stockholm 1998-2010 fann man inte ett enda fall av herpes simplexorsakad fosterdöd hos någon av de ca 1000 fallen. Under 30 års studier har vi endast identifierat enstaka barn med hjärnskada beroende på tidig intrauterin infektion. Ytterligare ett sådant svårt skadat barn har diagnostiserats för något år sedan i Västsverige.
Neonatal herpes: mellan ett och två barn per år har diagnostiserats i Stockholmsregionen (med cirka 20-25 000 födda barn per år). Den friviliga kartläggningen från hela landet till Infpreg som gjorts sedan 2007, har visat cirka 5 fall per år.
En närmare studie av 44 Stockholms barn med neonatal herpes och deras mödrar genomfördes under perioden 1972-1991 i Stockholmsregionen. Prognos: Långtidsuppföljning av 36 av dessa barn visar på den allvarliga prognosen: endast 12 var helt friska, 7 barn dog, 19 hade mer eller mindre svåra skador.
Neuropsykologisk utredning av 9 aciklovirbehandlade barn med neonatal herpes med CNS-engagemang födda i Stockholmsregionen 1989-2000 visade att en hög andel hade, förutom CP-skada, begåvningshandikapp, koncentrationssvårigheter och språksvårigheter.
De flesta dödsfallen inträffade innan man hade tillgång till aciklovir terapi. Även under senare period har några dödsfall inträffat. Den kliniska bilden hos barnet hade då inte känts igen som neonatal herpes.
Av de 44 Stockholmsbarnen var 11 infekterade med herpes typ 1 och de övriga med herpes typ 2.
Några enstaka barn var smittade från omgivningen. I övriga fall var modern smittkälla.
I nära hälften av fallen hade varken mor eller barn blåsor. Igenkännbara symtom på herpessjukdom (blåsor) hos modern fanns hos sju mödrar: hos två kvinnor strax före förlossningen, hos fem mödrar dagarna efter förlossningen.
Infektionssymtom, som inte kändes igen som herpes fanns hos sju mödrar: - 4 strax före och 3 vid förlossningen. Alla dessa mödrar hade primär infektion med herpes typ 1 eller typ 2.
Anamnes på recidiverande genital herpes fanns hos 5 av de 44 kvinnorna. En av dessa fem hade haft skov inom veckorna före och en vid förlossningen.
Dessa data får ställas mot antalet kvinnor med latent genital herpes i Stockholm som förlösts under samma tidsperiod: cirka 150 000. Högst en femtedel av dessa kvinnor är medvetna om sin genitala herpes infektion d.v.s. man bör under dessa 20 år ha förlöst uppskattningsvis 30 000 kvinnor med kliniskt igenkänd recidiverande genital herpes.
- Handläggning genital herpes
Förslag till handläggning av herpes simplex i samband med graviditet och nyföddhetsperiod.
Anamnes på genital herpes hos den blivande modern och fadern noteras i MVC journalen så att detta är klarlagt i god tid före förlossningen.
Provtagning för virologisk diagnostik och samarbete med kliniskt virologiskt laboratorium är ofta en förutsättning för adekvat handläggning.
Sök information på aktuellt avsnitt – varje avsnitt nedan ger fristående information
I. Genital herpesinfektion hos den gravida kvinnan
Genital herpesinfektion hos modern efter förlossning
Handläggs i enlighet med oral herpes efter förlossningen (se nedan IV)
II. Det herpes exponerade barnet
III. Det herpes infekterade barnet
I. Genital herpesinfektion hos den gravida kvinnan
Åtgärder för förhindra att barnet blir exponerat
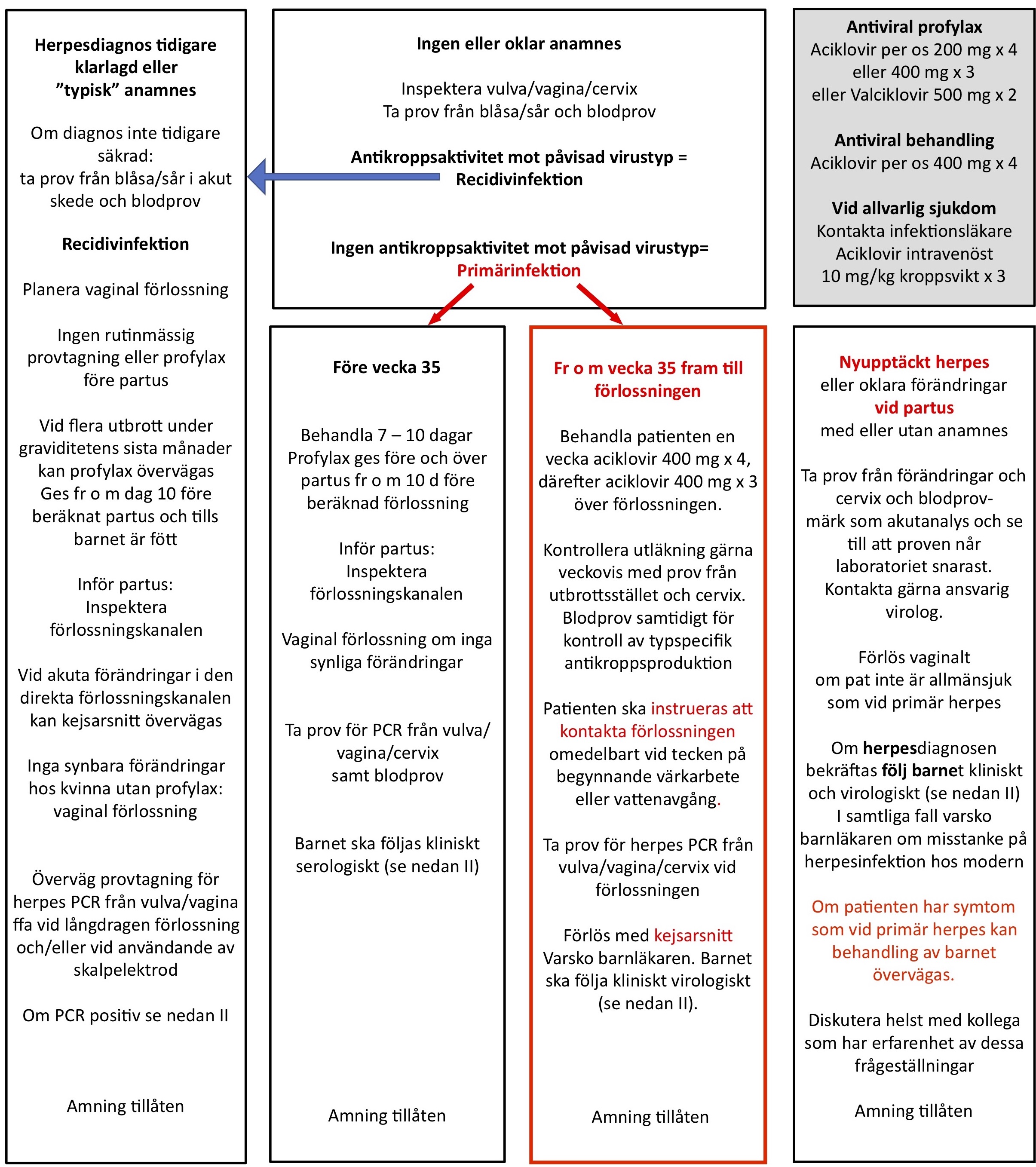
II. Det herpes exponerade barnet
Moder med misstänkt genital herpesinfektion vid partus.
Säkerställ diagnostik enligt I.
III. Det herpesinfekterade barnet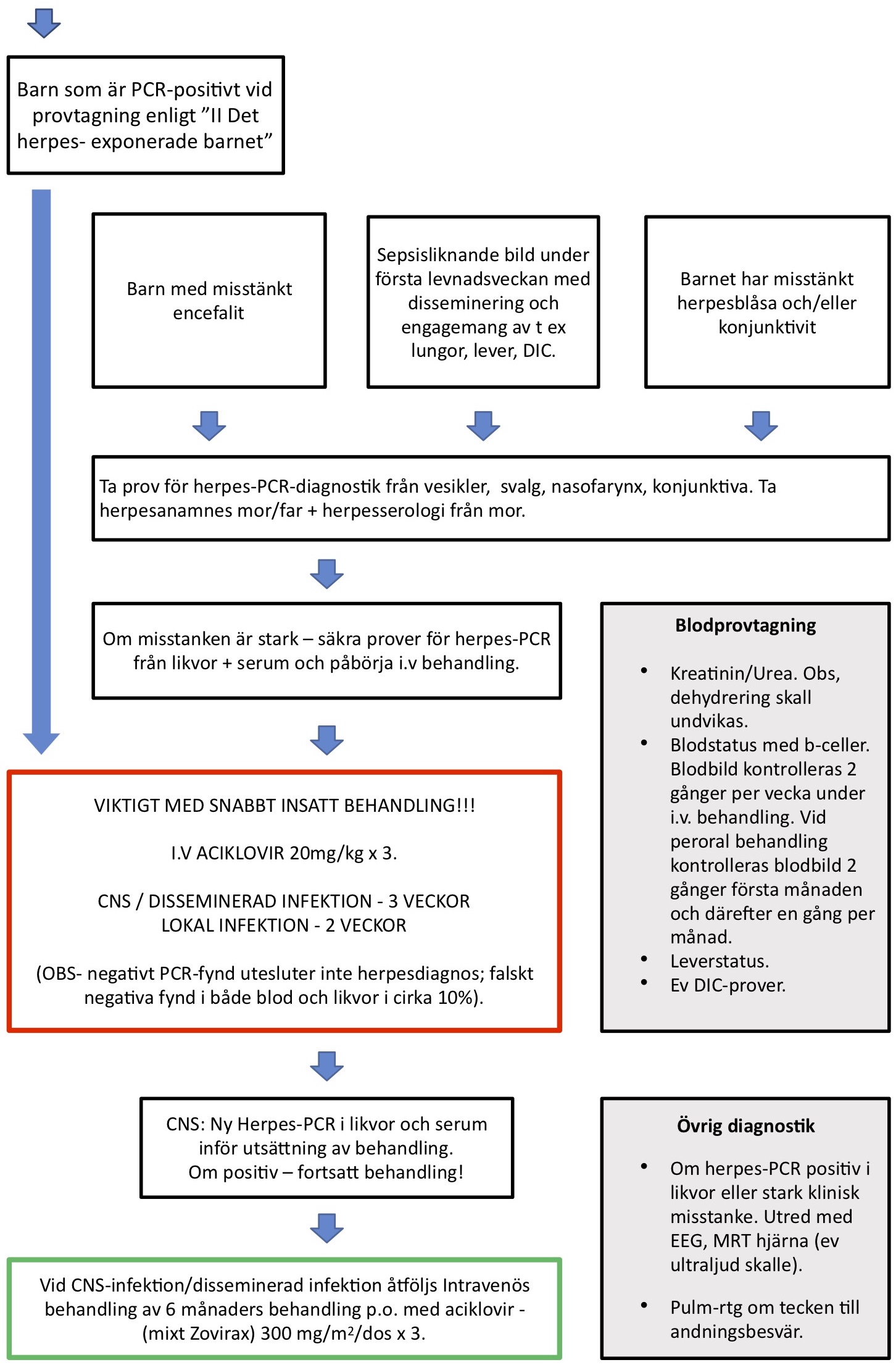
- Handläggning oral herpes hos modern eller andra i barnets nära omgivning
IV. Oral herpes hos den gravida eller nyförlösta kvinnan
V. Oral herpes hos andra i barnets nära omgivning
Oral herpes eller handinfektion hos personal
Vid munsår hos personal ska man försäkra sig om att denne/a är väl medveten om smittrisk vid direktkontakt - handöverföring och förstår vikten av att iaktta sedvanlig noggrann handhygien.
Tillfälligt byte till arbetsuppgifter utan direkt patientkontakt ska eftersträvas för personal med vätskande herpesförändringar i ansikte eller på händer - paronychi kan orsakas av herpes - särskilt de som arbetar med individer som kan bli svårt sjuka vid herpessmitta t ex inom neonatal/förlossningsvård.
Personer med munsår eller paronychi i den nära familjen ges instruktion om noggrann handhygien, att undvika pussar och nära beröring med mor och barn.
Oral herpes eller handinfektion hos andra i moderns/barnets nära omgivning
Vänner och släktingar utan tvingande ärende uppmanas återkomma när munsåren läkt och inte vätskar längre.
- Referenser
Neonatal herpes – översiktsartiklar
Malm G. Neonatal herpes simplex virus infection. Semin Fetal Neonatal Med. 2009;14(4):204-8.
Kimberlin DW and Guttierez KM. Herpes simplex virus infections. Remington and Klein's Infectious Diseases of the Fetus and Newborn Infant, 8th Edition 2015 . Eds Wilson CB, Nizet V, Maldonado Y, Remington JS and Klein JO. Elsevier Saunders Philadelphia. Chapter 27 pp 843-866.
Kimberlin DW Jill Baley, MD, COMMITTEE ON INFECTIOUS DISEASES, and COMMITTEE ON FETUS AND NEWBORN Guidance on Management of Asymptomatic Neonates Born to Women With Active Genital Herpes Lesions. Pediatrics 2013;131 (2) e635-46
Whitley RJ. Changing epidemiology of herpes simplex virus infections. ClinInfect Dis. 2013 Feb;56(3):352-3. doi: 10.1093/cid/cis894. Epub 2012 Oct 19.Erratum in: Cli Infect Dis. 2013 Apr;56(7):1066. PubMed PMID: 23087393.
James SH, Kimberlin DW. Neonatal herpes simplex virus infection: epidemiology and treatment. Clin Perinatol 2015;42(1):47–59.
Johnston C, Koelle DM, Wald A. Current status and prospects for development of an HSV vaccine. Vaccine. 2014: 20;32(14):1553-60.
Genital herpes - suppressionsbehandling
Bryson Y, Dillon M, Bernstein DI, Radolf J, Zakowski P, Garratty E Risk of acquisition of genital herpes simplex virus type 2 in sex partners of persons with genital herpes: a prospective couple study. J Infect Dis 1993;167:942-6. Läs abstrakt (PubMed)
Hensleigh PA, Andrews WW, Brown Z, Greenspoon J, Yasukawa L, Prober CG Genital herpes during pregnancy: inability to distinguish primary and recurrent infections clinically. Obstet Gynecol 1997;89:891-5. Läs Abstrakt (PubMed)
Tronstein E, Johnston C, Huang ML, Selke S, Magaret A, Warren T, Corey L, Wald A. Genital shedding of herpes simplex virus among symptomatic and asymptomatic persons with HSV-2 infection. JAMA. 2011 Apr 13;305(14):1441-9.
Ratanajamit C, Vinther Skriver M et al.. Adverse pregnancy outcome in women exposed to acyclovir during pregnancy: a population-based observational study. Scand J Infect Dis. 2003;35:255-9. Läs abstrakt (PubMed)
Pasternak B, Hviid A. Use of acyclovir, valacyclovir, and famciclovir in the first trimester of pregnancy and the risk of birth defects. JAMA. 2010 Aug 25;304(8):859-66. Comments JAMA. 2010 Nov 24;304(20):2242-3; author reply 2243. Evid Based Med. 2011 Feb;16(1):30. JAMA. 2010 Aug 25;304(8):905-6.
Pinninti SG, Angara R, Feja KN et al. Neonatal Herpes Disease following Maternal Antenatal Antiviral Suppressive Therapy: A Multicenter Case Series. Jr. J Pediatr. 2012 Jul;161(1):134-8.e1-3
Johnston C, Saracino M, Kuntz S et al. Standard-dose and high-dose daily antiviral therapy for short episodes of genital HSV-2 reactivation: three randomised, open-label, cross-over trials. Lancet. 2012;379(9816):641-7. Erratum in: Lancet. 2012;379(9816):616
De-Kun Li, Marsha A. Raebel, T. Craig Cheetham, Craig Hansen, Lyndsay Avalos, Hong. Genital Herpes and its Treatment in Relation to Preterm Delivery. Am J Epidemiol. 2014;180(11):1109-1117.
Antiviral suppressionsbehandling - preventiva åtgärder
Arvin AM, Hensleigh PA, Prober CC et al. Failure of antepartum maternal cultures to predict the infant´s risk of exposure to herpes simplex virus at delivery. N Engl J Med 1986;315:796-800.
Neonatal herpes: klinisk bild, terapi och långtidsprognos
Egawa H, Inomata Y, Nakayama S et al. Fulminant hepatic failure secondary to herpes simplex virus infection in a neonate: A case report of successful treatment with liver transplantation and perioperative acyclovir. Liver Transpl Surg 1998;4:513-5.Läs abstrakt (PubMed)
Kurtz J, Anslow P. Infantile herpes simplex encephalitis: diagnostic features and differentiation from non-accidental injury. J Infect. 2003;46:12-6. Läs abstrakt (PubMed)
Kimura H, Futamura M, Kito H et al. Detection of viral DNA in neonatal herpes simplex virus infections: frequent and prolonged presence in serum and cerebrospinal fluid. J Infect Dis 1991;164:289-93.Läs abstrakt (PubMed)
Kimura H, Futamura M, Ito Y et al. Relapse of neonatal herpes simplex virus infection. Arch Dis Child Fetal Neonatal Ed. 2003;88:F483-6. Läs abstrakt (PubMed)
Mandyla H, Anagnostakis D, Koutsovitis P et al. Late recurrence of herpes simplex virus meningoencephalitis in two infants. Eur J Pediatr 2001;160:732-5 Läs abstrakt (PubMed)
Levin MJ, Weinberg A, Leary JJ, Sarisky RT. Development of acyclovir-resistant herpes simplex virus early during the treatment of herpes neonatorum. Pediatr Infect Dis J 2001;20:1094-7.
Tod M, Lokiec F, Bidault R et al. Pharmacokinetics of oral acyclovir in neonates and in infants: a population analysis. Antimicrob Agents Chemother 2001;45:150-7.Läs abstrakt (PubMed)
Svenska erfarenheter
Epidemiologi HSV1-2
Forsgren M, Skoog E, Jeansson S et al. Prevalence of antibodies to herpes simplex virus in pregnant women in Stockholm in 1969, 1983 and 1989: implications for STD epidemiology. Int J STD and AIDS 1994;5:113-6. Läs abstrakt (PubMed)
Löwhagen GB, Tunbäck P, Bergström T. Proportion of herpes simplex virus (HSV) type 1 and type 2 among genital and extragenital HSV isolates. Acta Derm Venereol. 2002;82(2):118-20
Berntsson M, Tunbäck P, Ellström A et al.. Decreasing prevalence of herpes simplex virus-2 antibodies in selected groups of women in Sweden. Acta Derm Venereol. 2009;89(6):623-6.
Forsgren M, Roth-Brandel U, von Sydow M, Tham A, Vinberg P. Opublicerade data. Ahlfors K, Grillner L, Zweygberg-Wirgart B, Linde A. Bergström T. Juto P, Thiringer K., Löwhagen GB, Personligt meddelande.Anderson R, Lundqvist A,
Neonatal HSV
Azazi M, Malm M, Forsgren M. Late ophtalmologic manifestations of neonatal herpes simplex virus infection. Am J Ophthalmol 1990;109:1-7.
Malm G, Forsgren M, Azazi M, Persson A. A follow-up study of children with neonatal herpes simplex virus infections with particular regard to late nervous disturbances. Acta Paed Scand 1991;80:226-34. Läs abstrakt (PubMed)
Malm G, Berg U, Forsgren M. Neonatal herpes simplex: clinical findings and outcome in correlation to type of maternal infection. Acta Paediat 1995;84:256-60. Läs abstrakt (PubMed).
Engman M-L, Adolfsson I, Lewensohn-Fuchs I et al.. Neuropsychological outcome in children with neonatal herpes encephalitis. Pediatr Neurol. 2008;38:398-405. Läs abstrakt (PubMed)
Neonatal herpes diagnostik
Malm G, Forsgren M. Neonatal herpes simplex virus infections: HSV DNA in cerebrospinal fluid and serum. Arch Dis Child Fetal Neonatal Ed 1999;81:F24-9.Läs abstrakt (PubMed)
Lewensohn-Fuchs I, Forsgren M, Malm G. Detection of herpes simplex virus DNA in dried blood spots making a retrospective diagnosis possible. J Clin Virol. 2003;26:39-48.Läs abstrakt (PubMed)
Fallrapporter
Bergström T, Trollfors B. Recurrent herpes simplex virus type 2 encephalitis in a preterm neonate.Favourable outcome after prolonged acyclovir treatment. Acta Paediatr Scand 1991;80:878-81. Läs abstrakt (PubMed)
Bergström T. Successful treatment of generalized primary herpes simplex type 2 infection during pregnancy. Scand J Infect Dis. 1999;31(2):201-
Törnhage CJ, Burian P, Bergström T. Fatal intrauterine infection by herpes simplex virus type 2 in an infant from a mother lacking seroreactivity to glycoprotein G. Scand J Infect Dis. 2007;39(5):449-53.
Sökord: herpes, test
Uppdaterad: 2020-08-20